KẾT QUẢ BAN ĐẦU ỨNG DỤNG PHẪU THUẬT NỘI SOI ĐIỀU TRỊ BỆNH LÝ NANG NƯỚC THỪNG TINH Ở TRẺ EM
Phẫu thuật nội soi điều trị bệnh lý nang nước thừng tinh là một phẫu thuật an toàn, hiệu quả, dễ thực hiện.
KẾT QUẢ BAN ĐẦU ỨNG DỤNG PHẪU THUẬT NỘI SOIĐIỀU TRỊ BỆNH LÝ NANG NƯỚC THỪNG TINH Ở TRẺ EM
TÓM TẮT:
Mục tiêu: Đánh giá kết quả ứng dụng phẫu thuật nội soi điều trị bệnh lý nang nước thừng tinh ở trẻ em.
Đối tượng và Phương pháp: Nghiên cứu mô tả tiến cứu 50 bệnh nhân nam chẩn đoán nang nước thừng tinh được thực hiện khâu thắt ống phúc tinh mạc bằng nội soi ổ bụng tại khoa ngoại BV ĐHY Hà Nội từ tháng 1/2016 đến tháng 7/2018.
Kết quả nghiên cứu:
- Trong thời gian từ 1/2016– 7/2018, chúng tôi đã điều trị 50 bệnh nhân nam được chẩn đoán tràn dịch màng tinh hoàn.
- Tuổi nghiên cứu từ 2 à 8 tuổi.
- Tỉ lệ tồn tại ống phúc tinh mạc bên phải 62%, trái 12%, hai bên 26%.
- Thời gian mổ trung bình 32,90 3,67 phút. Thời gian nằm điều trị sau mổ:
1,18 , tỉ lệ thực hiện thành công của phương pháp phẫu thuật là 100% (50/50). Tỷ lệ tái phát là 0% (0/50).
- Thời gian hồi phục sau mổ: vận động tại giường sau 4,53 1,19 giờ (tối thiểu: 1 giờ, tối đa: 8 giờ), đi lại chậm sau 9,04 2,01 giờ (tối thiểu: 3 giờ, tối đa: 24 giờ)
Kết luận: Phẫu thuật nội soi điều trị bệnh lý nang nước thừng tinh là một phẫu thuật an toàn, hiệu quả, dễ thực hiện.
Từ khóa: Bệnh lý tồn tại ống phúc tinh mạc, nang nước thừng tinh trẻ em, thắt ống phúc tinh mạc nội soi.
ABSTRACT
The result of treating spermatic cord cyst in children by laparoscopic
at Ha Noi Medical University Hospital
Objectives: To evaluate the results of treating spermatic cord cyst in children by laparoscopic.
Methods: Prospective cohort study.
Data colletion and analysis: 50 patiens of spermatic cord cyst at surgery department, Hanoi medical university hospital from January, 2016 to July, 2018.
Result: During 1/2016 – 7/2018, we have treated 50 male patients. Age of patients about 2 to 8 yearold.
The ratio of processus vaginalis’ position: right side 62%, left side 12%, both of side 26%.
The operating time average was 32.90 3.67 minutes (Min: 15 minutes, Max: 90 minutes), the mean of hospital stay was 1.18 days.
The successful rate of the study was 100% (50/50). There was no recurrent (0%).Conclusion: This surgery method is a minimum intervention surgery, effect, safety, and aesthetics.
Key words: Patent processus vaginalis, spermatic cord cyst in children, laparoscopic for patent processus vaginalis.
I. ĐẶT VẤN ĐỀ
Tồn tại ống phúc tinh mạc là bệnh lý bẩm sinh thường gặp do sự đóng không hoàn toàn ống phúc tinh mạc. Bệnh có nhiều biểu hiện khác nhau như: Thoát vị bẹ
Phẫu thuật mổ mở kinh điển với: Phẫu tích cắt và thắt cao ống phúc tinh mạc ở lỗ bẹn trong, kết hợp với mở cửa sổ tinh hoàn hoặc bóc nang. Tuy nhiên phương pháp này có nhiều hạn chế: Thời gian nằm viện kéo dài, mức độ đau sau mổ nhiều, không kiểm tra được tình trạng ổ bụng và lỗ bẹn trong bên đối
Trên thế giới phẫu thuật nội soi đang dần thay thế mổ mở do có nhiều ưu điểm, khắc
II. ĐỐI TƯỢNG VÀ PHƯƠNG PHÁP NGHIÊN CỨU
1. Đối tượng nghiên cứu: 50 bệnh nhân được chẩn đoán và điều trị bệnh lý nang nước thừng tinh bằng phương pháp phẫu thuật nội soi từ tháng 1/2016 đến tháng 7/2018 tại khoa ngoại Bệnh viện Đại học Y Hà Nội.
2.1. Tiêu chuẩn lựa chọn bệnh nhân
- Bệnh nhân nam từ 1-15 tuổi được chẩn đoán xác định nang nước thừng tinh, đồng ý thực hiện phẫu thuật.
- Phương pháp phẫu thuật nội soi ổ bụng.
- Hồ sơ bệnh án ghi chép đầy đủ, rõ ràng.
- Bệnh nhân lựa chọn không thuộc đối tượng nghiên cứu.
- Các trường hợp có kèm theo bệnh lý toàn thân nặng hoặc chưa ổn định.
3.1 Vô cảm
- Gây mê: Mask thanh quản, nội khí quản.
- Tê sau mổ tại chân trocart bằng Lidocain 1%.
- Tư thế bệnh nhân: Nằm ngửa.
- Đặt trocart 5mm qua rốn, 2 trocart 3mm ở 2 bên hạ sườn.
- Quan sát ổ bụng, lỗ bẹn trong bên chẩn đoán bệnh và đối bên. Tại lỗ bẹn trong còn tồn tại ống phúc tinh mạc cần đánh giá: Sự lưu thông dịch từ bìu vào ổ bụng, mạch tinh, ống dẫn tinh, …Tầm soát các bất thường khác trong ổ bụng.
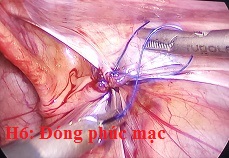
- Cắt ống phúc tinh mạc và giải phóng phúc mạc khỏi ống dẫn tinh, bó mạch tinh sau đó đóng kín lỗ bẹn trong [8].
- Xử nang: Chọc hút dịch nang, bóp đẩy dịch trở lại ổ bụng; hoặc rạch da bìu 5mm, mở cửa sổ nang.
- Xử lý thương tổn khác nếu có.
- Đánh giá kết quả: Thời gian phẫu thuật, tai biến, biến chứng trong và sau mổ, thời gian vận động, thời gian nằm viện sau mổ.
- Tái khám sau 1 – 3 – 6 tháng: Đánh giá tỷ lệ tái phát, sẹo mổ, tưới máu và kích thước của tinh hoàn.
- Xử lý số liệu bằng phần mềm IPSS 20 và EXCEL 2010.
 |  |
 |  |
 |  |
III. KẾT QUẢ
Trong thời gian từ tháng 1/2016 đến tháng 7/2018, chúng tối đã tiến hành 50 trường hợp phẫu thuật, có kết quả sau:
Bảng 1: Kết quả nghiên cứu
| Chỉ Số | Kết quả |
| Tuổi | 3,94 ± 1,49 |
| Độ tuổi phát hiện bệnh | < 3 tuổi: 32% (16/50) 3 – 6 tuổi: 56% (28/50) > 6 tuổi 12% ( 6/50) |
| Phụ huynh tìm hiểu bệnh | Internet: 42% Bác sĩ khám ban đầu: 100% |
| Lý do đi khám | Khối bẹn bìu: 36 % (18/50) Bìu to: 64 % (32/50) |
| Chẩn đoán vị trí trên lâm sàng | Bên phải: 74% (37/50) Bên trái: 18% (9/50) Tồn tại ống phúc tinh mạc 2 bên hai bên: 8% (4/50) + 1 ca có thêm thoát vị bẹn phải + 3 ca nang thừng tinh 2 bên |
| Tiền sử |
|
Bảng 2: Kết quả phẫu thuật
| Tỷ lệ vị trí ống phúc tinh mạc qua nội soi | Phải: 62% Trái: 12% Hai bên: 26% |
| Tỷ lệ ống phúc tinh mạc đối bên được phát hiện trong nội soi | 9/50 (18%) + 6 ca chẩn đoán ban đầu bệnh bên phải. + 3 ca chẩn đoán ban đầu bệnh bên trái. |
| Phát hiện, xử lý tổn thương khác | 1 ca nang niệu rốn |
| Thời gian phẫu thuật ( phút) |
|
| Biến chứng sau mổ | Không có nhiễm trùng, tụ máu |
| Thời gian nằm viện sau mổ ( ngày) | 1,18 ± 0,66 |
| Thời gian phục hồi sau mổ ( giờ) | Vận động tại giường: 4,53 ± 1,19 Đi lại chậm: 9,04 ± 2,01 |
Bảng 3: Đánh giá tái khám
| Tái phát sau mổ 1 tháng | 0% |
| Tỷ lệ thành công của phương pháp | 100% |
| Siêu âm sau mổ | Tưới máu tinh hoàn tốt, tinh hoàn ở bìu |
| Sẹo | Không có sẹo lồi, sẹo mờ nhỏ |
| Tái phát sau mổ 3-6 tháng | Chưa ghi nhận |
IV. BÀN LUẬN
Nang nước thừng tinh ở trẻ em do ống phúc tinh mạc đóng không hoàn toàn. Cùng với thoát vị bẹn và tràn dịch màng tinh hoàn thì đây là biểu hiện hay gặp của bệnh lý tồn tại ống phúc tinh mạc ở trẻ em
Ở bảng 1, nghiên cứu có 64% trường hợp phụ huynh đưa trẻ đi khám vì thấy bìu to và 36% do thấy khối ở bẹn bìu. Đây cũng chính là triệu chứng làm phụ huynh lo lắng khiến họ đưa con đi khám và tìm hiểu thông tin về bệnh qua các kênh thông tin như: Cơ sở y tế, phòng khám hoặc trên mạng xã hội. Trong nghiên cứu của chúng tôi có 42% phụ huynh tìm hiểu về bệnh qua intenet, facebook. Nêu lên tầm quan trọng của mạng xã hội trong việc cung cấp, phổ biến kiến thức y tế cho người dân về những bệnh thường gặp của trẻ em [4].
Tuổi trung bình của nghiên cứu là 3,94 tương đương với của các tác giả Philemon E Okoro là 3,1 và Sung Ryul Lee là 3,3 khi nghiên cứu về bệnh lý tồn tại ống phúc tinh mạc [6],[11] Lý giải điều này là do nghiên cứu của chúng tôi trong thời điểm bùng nổ về công nghệ thông tin nên khả năng tiếp cận thông tin bệnh tật dễ dàng hơn. Tuy nhiên do tâm lý ngại mổ sớm nên phụ huynh thường chờ con lớn rồi mới cho đi khám. Nghiên cứu của chúng tôi cũng cho thấy tỉ lệ trẻ bị bệnh thấp ở nhóm trên 6 tuổi (12%) phù hợp với các y văn chứng minh bệnh thường gặp ở trẻ nhỏ, trẻ càng lớn thì tỷ lệ mắc bệnh càng giảm [1], [3], [5].
Tỷ lệ mắc bệnh bên phải 74% cao hơn bên trái 18% tương ứng với tỷ lệ chẩn đoán qua nội soi: Bên phải chiểm 62% và bên trái 12%. Kết quả này phù hợp với các y văn đã công bố trước đây về bệnh lý tồn tại ống phúc tinh mạc là bên phải nhiều hơn bên trái [1], [3], [4], [5].
Qua nội soi chúng tôi phát hiện 18% còn ống phúc tinh mạc đối bên và 1 ca nang niệu rốn không có biểu hiện lâm sàng và siêu âm không phát hiện được. Tương tự Ogdegiz phát hiện được 30,88% và Liên phát hiện được 36,92%. Phù hợp với các y văn là sau 2 tuổi thì tỷ lệ tồn tại ống phúc tinh mạc không có biểu hiện lâm sàng chiếm từ 20-40% [4], [13]. Sự khác biệt về tỷ lệ này được lý giải do cỡ mẫu của chúng tôi chưa đủ lớn. Nhưng đồng quan điểm với các tác giả trên thế giới chúng tôi thực hiện cắt, thắt ống phúc tinh mạc đối bên để dự phòng thoát vị bẹn, tràn dịch màng tinh hoàn, tránh cho bệnh nhân cuộc mổ trong tương lai. Đây chính là lợi thế của phẫu thuật nội soi so với khám lâm sàng, chẩn đoán hình ảnh hay mổ mở khi tầm soát ống phúc tinh mạc đối bên, và bệnh lý bẩm sinh khác [2], [8], [10], [12], [13].
Nghiên cứu có 1 ca đã mổ nội soi tràn dịch màng tinh hoàn phải sau 1 tháng bị nang nước thừng tinh trái và 1 ca mổ tràn dịch màng tinh hoàn trái bằng phương pháp nội soi một lỗ cách 2 năm, nay bị nang nước thừng tinh cùng bên. Điều này có thể do tầm soát không kỹ tổn thương hoặc hiện tượng tái thông ống phúc tinh mạc nhỏ do áp lực ổ bụng tăng khi mổ nội soi. Chứng minh nguy cơ tái phát bệnh nếu không cắt ống phúc tinh mạc khi mổ nội soi.
Ở bảng 2: Thời gian phẫu thuật của chúng tôi là 32,90 ± 3,67 phút tương đương với thời gian mổ mở của Philemon E Okoro và Chang YT mổ nội soi lần lượt là 32,9 phút (n = 72) và 40,1 phút (n = 86) ngắn hơn so của Ho CH là 50 phút (n=21, mổ nội soi) nhưng dài hơn của Choi BS và cộng sự là 16,4 4,80 (n= 148, mổ nội soi) [9], [15]. Khác biệt này do phụ thuộc vào đường cong đào tạo phẫu thuật, càng các ca về sau chúng tôi càng rút ngắn được thời gian phẫu thuật.
- Trong nhóm bệnh nhân mổ 1 bên thì thời gian mổ của chúng tôi là 30,54 ± 3,65 phút (n=37) kéo dài hơn thời gian mổ của F. Becmeur là 28 phút (n=67) do chúng tôi còn có thì mở cửa sổ nang [8]. Thời gian mổ của chúng tôi cũng dài hơn của Sung Ryul Lee là 17,8 phút (n=26), Pyoungjae Park 20,3 phút (n=43). Sự khác biệt này được lý giải do Sung Ryul Lee và Pyongjae Park thực hiện ở nhóm trẻ nữ, không có thì giải phóng phúc mạc khỏi ống dẫn tinh và mạch tinh [10], [11].
Theo bảng 3, nghiên cứu của chúng tôi giống một số tác giả là không có trường hợp nào tái phát [10], [11], [15]. Theo các báo cáo khác thì tỷ lệ tái phát của kỹ thuật 3 trocart thắt cao ống phúc tinh mạc từ 0 - 5,3% còn mổ mở có tỷ lệ tái phát từ 2 - 6,3% [6], [8]. Trong nước đã có các báo cáo tỷ lệ tái phát của phương pháp khâu thắt ống phúc tinh mạc có nội soi hỗ trợ của Liên và Phú lần lượt là: 3% và 3,1% [4], [7]. Nghiên cứu của chúng tôi chưa có trường hợp nào tái phát là do đảm bảo nguyên tắc cắt hoàn toàn ống phúc tinh mạc và thời gian theo dõi sau mổ còn tương đối ngắn.
Chúng tôi chưa gặp các biến chứng như: Tinh hoàn treo cao, teo tinh hoàn, thoát vị bẹn… mà các y văn đã đưa ra [2], [15]. Điều này khẳng định phương pháp phẫu thuật này là an toàn.
Sau mổ 1 tháng, 3 tháng, 6 tháng không thấy sẹo xấu hay sẹo kích thước lớn do sử dụng trocart nhỏ, đảm bảo tính thẩm mỹ cao của phương pháp phẫu thuật nội soi [4], [7], [8], [9].
V KẾT LUẬN
1. Tính an toàn, hiệu quả.
- Qua kết quả ban đầu cho thấy phương pháp có nhiều ưu điểm: An toàn, dễ thực hiện, không có tai biến và biến chứng sau mổ. Thời gian mổ ngắn 32,90 3,67 phút, thời gian nằm viện ngắn (1,18 ), thời gian phục hồi vận động sau mổ sớm: Tại giường 4,53 giờ và đi lại chậm 9,04 giờ. Và tỷ lệ tái phát thấp (0%).
- Phương pháp có ưu điểm trong các trường hợp bệnh lý tồn tại ống phúc tinh mạc 2 bên tránh 2 đường mổ vùng bẹn. Và nội soi ổ bụng cho phép phát hiện, xử trí được tồn tại ống phúc tinh mạc bên đối diện, 1 số bệnh lý bẩm sinh trong ổ bụng mà trước mổ chưa chẩn đoán được, tránh được một cuộc mổ thứ hai về sau.
VI. TÀI LIỆU THAM KHẢO
1. Thái Cao Tần (2005), “Nghiên cứu đặc điểm lâm sàng, cận lâm sàng và kết quả điều trị tràn dịch màng tinh hoàn bằng phẫu thuật mở cửa sổ kèm thắt ống phúc tinh mạc ở trẻ em”. Luận văn thạc sỹ y học. ĐHY khoa Huế, trang 36 – 48..
2. Karen Elizabeth Speck, and all ‘’Pediatric Laparoscopic Inguinal Hernia Repair:A Review of Techniques’’.
3. Natasha Fourie and Behrouz Banieghbal (2017). Pediatric Hydrocele: A Comprehensive Review. Volume 2. Article 1448.
4. Nguyễn Đình Liên, Nguyễn Hoài Bắc và cộng sự (2017), “ Đánh giá kết quả điều trị bệnh lý tồn tại ống phúc tinh mạc bằng phương pháp khâu thắt ống phúc tinh mạc qua da có nội soi ổ bụng hỗ trợ ở trẻ em”, tạp chí y học lâm sàng số tháng 8/2017.
5. Gautam Dagur and all (2017). Classifying Hydroceles of the Pelvis and Groin: An Overview of Etiology, Secondary Complications, Evaluation, and Management. Curr Urol. 10(1): 1–14.
6. Philemon E Okoro, Isesoma Gbobo (2013), The Place of Spermatic Fascia Closure During Open Herniotomy in Male Children. Nigerian Journal of Surgery, Volume 19, Issue 1, pp 23-5.
7. Phạm Văn Phú và cộng sự ( 2013), “Kết quả bước đầu khâu lỗ bẹn sâu qua da dưới sự hỗ trợ nội soi ổ bụng điều trị thoát vị bẹn ở trẻ em’’ Tập 11, tạp chí y học TP. Hồ Chí Minh, chuyên đề ngoại nhi, phụ bản số 3.
8. F. Becmeur, P. Philippe, A. Lemandat-Schultz, R. Moog, S. Grandadam, A. Lieber, D. Toledano (2004), “A continuous series of 96 laparoscopic inguinal hernia repairs in children by a new technique” Surg Endosc. 18(12): 1738–1741.
9. Ho CH, Yang SS, Tsai YC (2010). Minilaparoscopic high-ligation with the processus vaginalis undissected and left in situ is a safe, effective, and durable treatment for pediatric hydrocele. Urology. 76(1):134–137.
10. Pyoungjae Park and Sung Ryul Lee (2017). Laparoscopic Intracorporeal Hydrocelectomy and Posterior Wall Suture Repair of the Hydrocele for the Canal of Nuck. J Clin Case Rep, Vol 7(12): 1056.
11. Sung Ryul Lee (2017). Laparoscopic Treatment of Hydrocele of the Canal of Nuck in Pediatric Patients.Eur J Pediatr Surg.
12. Yu-Tang Chang, Jui-Ying Lee, Jaw-Yuan Wang, Chi-Shu Chiou, and Ching-Chen Chang (2010). Hydrocele of the Spermatic Cord in Infants and Children: Its Particular Characteristics. Urology. Volume 76, issue1, pp 82-6..
13. Ozgediz D, Roayaie K, Lee H (2007). Subcutaneuos endoscopically assisted ligation (SEAL) of the internal ring for repair of inguinal hernia inchildren: report of a new technique and early results. Surg Endosc; 21 (8): pp 1327‐31
14. Chang YT, Lin JY, Lee JY, Tsai CJ, Chiu WC, Chiu CS. (2012). Comparative mid-term results between inguinal herniotomy and single-port laparoscopic herniorrhaphy for pediatric inguinal hernia. Surg Laparosc Endosc Percutan Tech. 22(6):526-31.
15. Choi BS, Byun GY, Hwang SB, Koo BH, Lee SR (2017). A comparison between totally laparoscopic hydrocelectomy and scrotal incision hydrocelectomy with laparoscopic high ligation for pediatric cord hydrocele. Surg Endosc, 31(12):5159-5165.
Nguyễn Đình Liên*, Nguyễn Hoài Bắc**, Hoàng Văn Hậu**, Nguyễn Trọng Hoàng Hiệp***, Phạm Quang Khải***, Phạm Nhật Quang***, Lưu Cảnh Linh*** (2019) – Bệnh viện Đại học y Hà Nội – Bệnh viện Đại học y Hà Nội
Nguyễn Đình Liên*, Nguyễn Hoài Bắc**, Hoàng Văn Hậu**, Nguyễn Trọng Hoàng Hiệp***, Phạm Quang Khải***, Phạm Nhật Quang***, Lưu Cảnh Linh*** (1/2019). Tạp chí y học thực hành, số 1088, trang 13 - 15.
Các bài viết liên quan:
1. KẾT QUẢ BAN ĐẦU ỨNG DỤNG PHẪU THUẬT NỘI SOI ĐIỀU TRỊ BỆNH LÝ TRÀN DỊCH MÀNG TINH HOÀN DO TỒN TẠI ỐNG PHÚC TINH MẠC Ở TRẺ EM
2. KẾT QUẢ BAN ĐẦU ỨNG DỤNG PHẪU THUẬT NỘI SOI TRONG ĐIỀU TRỊ BỆNH LÝ TỒN TẠI ỐNG PHÚC TINH MẠC Ở TRẺ EM TẠI BỆNH
VIỆN ĐẠI HỌC Y HÀ NỘI
3. ĐÁNH GIÁ KẾT QUẢ ĐIỀU TRỊ BỆNH LÝ TỒN TẠI ỐNG PHÚC TINH MẠC BẰNG PHƯƠNG PHÁP KHÂU THẮT ỐNG PHÚC TINH MẠC QUA DA CÓ NỘI SOI Ổ BỤNG HỖ TRỢ Ở TRẺ EM
4. ĐÁNH GIÁ KẾT QUẢ ĐIỀU TRỊ THOÁT VỊ BẸN BẰNG ĐƯỜNG MỔ NHỎ QUA LỖ BẸN SÂU, CÓ BƠM BÓNG TẠO KHOANG
Tin nổi bật
- GIẢI PHẪU ĐƯỜNG TIẾT NIỆU TRÊN ỨNG DỤNG TRONG NỘI SOI NIỆU QUẢN - THẬN NGƯỢC DÒNG
10/08/2023 - 21:22:35
- Hướng dẫn các bước phẫu thuật điều trị tràn dịch màng tinh hoàn ở người trưởng thành
16/07/2023 - 22:11:23
- Các bước phẫu thuật nội soi sau phúc mạc cắt thận mất chức năng
08/07/2023 - 18:24:37
- Các bước phẫu thuật nội soi sau phúc mạc cắt thận mất chức năng
08/07/2023 - 18:07:24
- MỔ MỞ ĐIỀU TRỊ THOÁT VỊ BẸN - THOÁT VỊ BẸN NGHẸT Ở TRẺ EM
20/12/2021 - 16:23:17
- Một số phẫu thuật điều trị bệnh lý ở tinh hoàn
12/12/2021 - 15:52:47


.jpg)




